
こんにちは、minoariです。 急性期看護師歴30年のオツボネナースが、**もう一度、基本に立ち返って**血ガスのポイントを整理してみました。
以前、私は
血ガスでまず確認したい数値として、
「呼吸・血糖・K・Lac」
という4つの優先順位をまとめました。
その中のひとつ、カリウム。
先日、その危険域の値を見逃してしまいました。
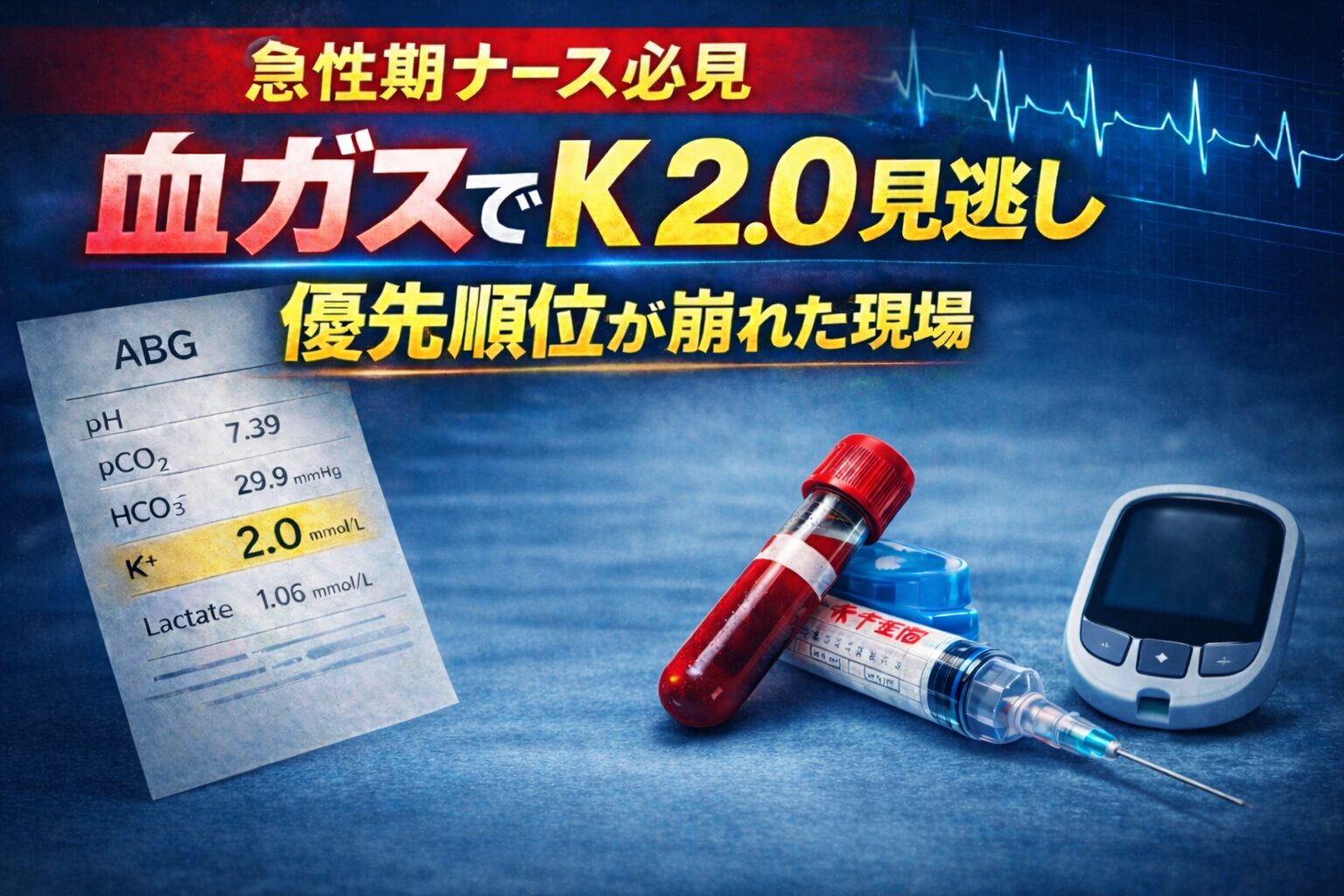
K 2.0
今回はこの事例をもとに、
血ガスでKを見逃さない優先順位 と、
自分なりのチェックルール を整理します。
⚠️ 本記事は、看護師としての学び直しを目的とした個人的な覚え書きです。 医療的判断や処置を行う際は、必ず医師や専門家の指示を仰いでください。

忙しいとき、見ているつもりで見えていないことがありますよね…💦
今回は、そんな話です。
🔶 救急搬送患者の事例
70代の患者さん。
現病歴に胃癌があり、主訴は食欲不振。
ここ3日ほど、
ほとんど食事が取れていない状況。
ご自宅から救急搬送され、到着時は
- 3誘導心電図で明らかな異常なし
- 意識もしっかり
そんな印象でした。
「食べられていないから、
多少は電解質が乱れているかもしれない」
それくらいのイメージで、
血液ガスの結果をいつものように確認し始めました。

そして次々と、救急搬送が重なってきます…🏥🚑
🔶 血液ガス結果の確認
まず目に入ったのは、
いつものこのあたり。
pH 7.39
CO₂ 29.9
HCO₃⁻ 16.7
Lac 1.06
貧血もざっと確認し、
Lacも高くありませんでした。
「少なくとも、
重症の代謝性アシドーシスではなさそう」
そう判断して、
次の救急搬送患者の対応へ。

そして、この時点でアンカリングが起きています。
🔶 アンカリングが起こる理由
血液ガスには、
たくさんの数字が並びます。
pH・CO₂・HCO₃⁻・Lac
と確認していき、
「致命的な酸塩基異常はなさそう」
そう感じると、
どこかで安心してしまうことがある。
最初に得た印象に引っ張られてしまう、
この感覚。
こうした判断の偏りは、
アンカリング と呼ばれます。
疲労しているとき。
連続した救急搬送の対応中。
モニター・点滴・家族対応など、
複数タスクを抱えているとき。
そんな状況では、
アンカリングは起こりやすくなります。

そして、事態発覚 😨
🔶 K2.0に気づいた瞬間
連続する救急搬送の対応に追われる中、
ふと、その患者さんに KCl の点滴が開始されているのが目に入りました。
「あれ?Kいくつだった?」
そう思って血ガスの結果を見直すと、
K 2.0
一瞬で冷や汗が出ました。
Kは「あとで見ます」が通用しません。
不整脈に直結するからです。
そして、頭の中で決めていたはずの
4つの優先順位
- ① 呼吸(CO₂ / O₂)
- ② 血糖
- ③ K
- ④ Lac
が、実際にはできていなかったことを、
強く反省しました。
🔶 カリウム値のマイルール
この経験以来、私は
血ガスでまず見る優先順位 をベースに、
カリウムを見ると決めました。
まずは、ざっくり 3〜5 で覚えます。
- 3以下 → 低Kを疑う
- 5以上 → 高Kを疑う
細かい正常値よりも、
まずこの枠から外れていないか。
そこを最初に確認します。
※一般的には、
K 2.5未満 は「重度の低K」とされ、
心電図変化や致死性不整脈のリスクが高まるため、
早期の介入が必要になるレベルです。
ここを超えたら必ず立ち止まるライン
それを自分の中で決めておくと、
忙しいときでも見落としを減らしやすくなります。

やっぱり、「怒られない4つの数値」は必須。
🔶 再発防止ポイント
今回、私は
危険域のカリウム値 を見逃しました。
血ガスは数字が多く、
忙しい現場では確認の順番が崩れてしまうことがあります。
多重課題をこなす中で、
アンカリング が起こることもあります。
だから今は、あらためて
- 呼吸(CO₂ / O₂)
- 血糖
- K
- Lac
この4つだけは、
先に見ることを強く意識しています。
そしてカリウムは、
「3と5で見る」
という自分ルールを、もう一度確認しました。
急性期で30年働いていても、
こういうことは起こります。
(もしかしたら脳の老化かもしれませんが…)
忙しい現場では、
すべての数字を一瞬で追いきれないこともあります。
今回の見落とし、
もし私が新人なら、先輩Nurseに怒られていたでしょう…。
でも、こういうことは誰にでも起こり得ます。
落ち込みすぎなくて大丈夫。
大事なのは、
「次からどう見るか」
を自分の中で見直すことです。
※血液ガスでまず確認する
「怒られない4つの数値」 は、
こちらの記事にまとめています。

コメント